¡Hola ACV! ¿Qué tal fue el examen de glándulas adrenales?
Después de ver los resultados y vuestro interés por el tema, os hemos preparado un repaso de glándulas adrenales y patologías asociadas para acabar de integrar los conceptos básicos y por lo tanto, que podáis sentiros más seguros durante la realización de pruebas y tratamiento de vuestros pacientes.
¿Aún no has realizado el examen? ¡Para poder hacerlo debéis clicar aquí!
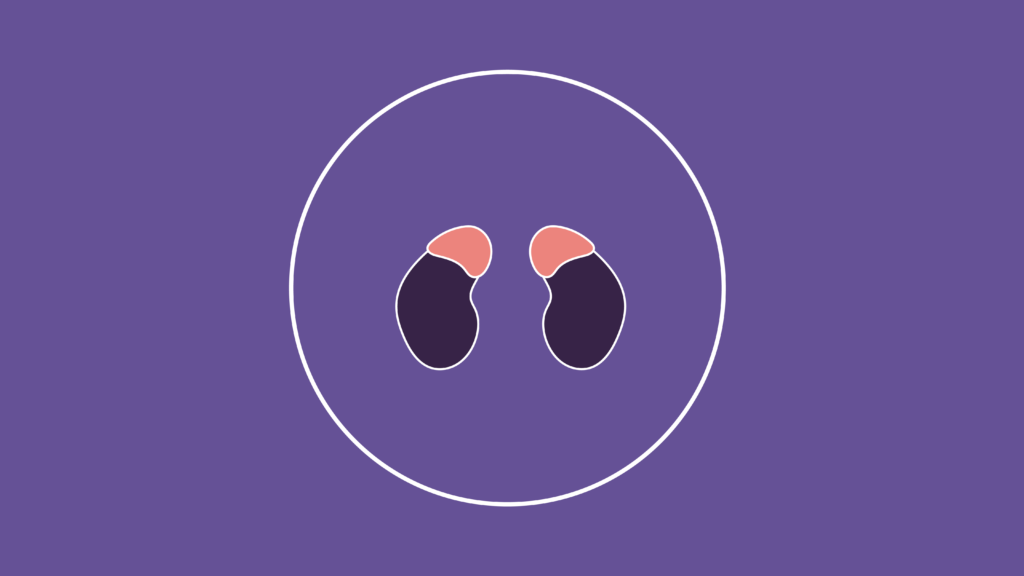
Glándulas adrenales
Las glándulas adrenales son dos estructuras que se encuentran situadas craneales a los riñones y que se encargan de la secreción de ciertas hormonas como el cortisol o la adrenalina.
Estas glándulas se componen de dos partes diferentes: la corteza y la médula.
- Corteza: es la parte externa o periférica de la glándula donde se secretan esteroides como el cortisol, la corticosterona y la aldosterona.
- Médula: es la parte interna o central en la cual se secreta de forma rápida aminas como la adrenalina o la noradrenalina gracias a una estimulación nerviosa.
Esta secreción de hormonas está influenciada o controlada por parte de las hormonas hipofisarias e hipotalámicas y por el sistema nervioso simpático.
Eje hipotálamo-hipofisiario-adrenal
El eje hipotálamo-hipofisario-adrenal es la comunicación hormonal que hay entre estas tres estructuras: el hipotálamo y la hipófisis, situadas a nivel encefálico y las glándulas adrenales. Este eje permite el control de la síntesis y secreción de hormonas por parte de las glándulas adrenales de manera correcta y en las situaciones que lo requieren.
¿Cómo funciona el eje hipotálamo-hipofisario-adrenal?
El hipotálamo, ante una situación concreta, por ejemplo un estímulo estresante, envía hacia la hipófisis hormonas como por ejemplo la vasopresina y la hormona liberadora de corticotropina (CRH), estas hormonas provocan la secreción de corticotropina o ACTH por parte de la hipófisis, la cual será liberada en sangre llegando a las cortezas de las glándulas adrenales donde provocará la síntesis de corticosteroides por parte de estas como por ejemplo: el cortisol.
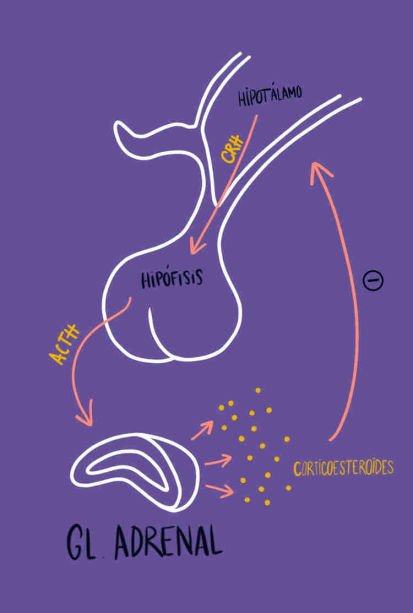
¿Cómo se regula este proceso?
La concentración de cortisol que se ha generado gracias a la estimulación de la ACTH hipofisaria, genera un feedback negativo en el hipotálamo haciendo que se detenga la creación primaria de CRH y por tanto la de ACTH.
Es decir, este eje, en condiciones normales, se regula por sí solo, ya que a bajas concentraciones de corticosteroides el hipotálamo empezará a funcionar hasta que ya se detectan niveles suficientes en sangre que hacen que este detenga la síntesis.
Patologías asociadas
Ahora que ya entendemos este proceso, vamos a ver algunos desórdenes dentro de este eje que hacen que la concentración de corticosteroides en la sangre de nuestros pacientes sea anormal.
Hiperadrenocorticismo o Síndrome de Cushing
Se trata de una patología donde los niveles circulantes de corticosteroides se encuentran elevados. Este suceso se puede dar debido a 3 causas diferentes:
- Cushing hipofisario: cuando es la hipófisis quien está produciendo más ACTH de lo normal y por lo tanto envía señales para que las adrenales creen cortisol. Un ejemplo podría ser un tumor hipofisario.
- Cushing adrenal: cuando las mismas glándulas adrenales sin necesidad de un estímulo hipofisario (contacto con ACTH) crean constantemente cortisol y lo liberan al torrente sanguíneo. Un ejemplo podría ser un tumor adrenal.
- Yatrogénico: Se da en animales a los que se le ha administrado de manera prolongada corticosteroides.
Ante esta patología los animales pueden presentar una sintomatología muy amplia, dentro de los cuales los más comunes serían los siguiente:
- Poliuria/Polidipsia
- Distensión abdominal
- Hepatomegalia
- Alopecia bilateral simétrica
- Polifagia
- Letargia
- Atrofia muscular

Diagnóstico de Hiperadrenocorticismo
Para el diagnóstico de esta patología se pueden hacer diversas pruebas, entre ellas encontramos el test de supresión de dosis bajas de dexametasona que es la prueba más eficaz en estos casos. ¡A continuación os contamos cómo funciona!
- Primero tomaremos una primera muestra de sangre y veremos los niveles de cortisol en sangre que tiene ese animal.
- A continuación, se inyectará 0,01 mg/kg de dexametasona vía IV y se esperarán 8 horas hasta recoger la siguiente muestra sanguínea.
La dexametasona es un corticoesteroide, con lo cual, al inyectarlo, hacemos que los niveles de corticosteroides sanguíneos de nuestro paciente aumenten y por lo tanto generen un feedback negativo en el eje hipotálamo-hipofisario haciendo que no se genere más CRH ni ACTH y que la síntesis de cortisol adrenal se detenga.
Por lo tanto, delante de un animal que no padece Cushing, el resultado que veremos será el de una disminución del cortisol basal < 1,5 µg/dL. En cambio, en animales con Cushing a pesar de que se haya inyectado corticosteroides, el organismo no responde a ese feedback negativo y sigue generando cortisol, por lo tanto, pasadas las 8 horas, seguiremos teniendo niveles de cortisol en sangre elevados.
En casos en que tengamos resultados poco fiables, podremos ampliar nuestro diagnóstico haciendo pruebas tales como el test de estimulación con ACTH, el test de supresión con dexametasona a dosis altas o medir los niveles plasmáticos de ACTH.
Hipoadrenocorticismo o Síndrome de Addison
Se trata de una patología en la que el animal presenta una concentración deficiente de corticoesteroides en sangre. Al igual que en el Cushing, el síndrome de Addison puede estar causado por un problema primario en la glándula adrenal, un problema secundario en la hipófisis que está haciendo que se genere menos ACTH y por tanto no está estimulando a las adrenales a crear hormonas.
Los síntomas que da esta patología también son muy amplios entre los cuales, los más frecuentes son:
Diagnóstico de Hipoadrenocorticismo
Las pruebas específicas que se pueden hacer ante una sospecha de Addison son principalmente: medir los niveles basales de ACTH o la más común que es el test de estimulación con ACTH. ¿En qué consisten estos test?
- Niveles basales de ACTH: Se recogerá una muestra sanguínea y se medirán los niveles basales de ACTH que tiene el paciente.
En caso de que los resultados sean elevados, podremos pensar que la hipófisis si que está creando ACTH pero que las glándulas adrenales no están respondiendo a ella, por lo tanto pensamos en hipoadrenocorticismo primario.
En cambio, si los niveles de ACTH salen disminuidos podemos pensar que la hipófisis no funciona como debería y por tanto es un problema hipofisario (secundario).
- Test de estimulación con ACTH: En esta prueba, inyectaremos ACTH vía IV y esperaremos 1 hora para recoger nuestra muestra sanguínea.
En un animal sano, el proceso que esperamos es el siguiente: al elevar la concentración de ACTH nosotros mismos, las glándulas adrenales se estimularán sintetizando corticosteroides y enviándolos al torrente sanguíneo.
En cambio, en un animal con hipotiroidismo primario, por mucho que nosotros estimulemos a las glándulas, estas no responderán y los niveles de corticosteroides en sangre seguirán siendo bajos.
En el caso de hipoadrenocorticismo secundario también veremos niveles disminuidos pero no tanto como en el primario.

En el examen que realizasteis os hablábamos también del feocromocitoma, el cual lo tenéis explicado en el caso clínico de Patum. ¡Os recomendamos que lo miréis después de leeros este post ya que lo entenderéis todo mucho mejor!
¡Esperamos que os haya servido como repaso! ¡A seguir formándose!

Los contenidos de esta publicación se redactan sólo con fines informativos. En ningún momento pueden servir para facilitar diagnósticos o sustituir la labor de un profesional. Le recomendamos que contacte con su especialista de confianza.