¿Cuántos casos de shock te encuentras en la práctica diaria como ATV? Da igual si trabajas en una clínica o un hospital, saber manejar un paciente en shock es importantísimo, ya que es una de las urgencias más habituales y graves que se reciben.
Para poder ofrecer los mejores cuidados a nuestros pequeños pacientes, es fundamental entender en qué consiste el shock. Desde los primeros signos clínicos que pueden dar la señal de alarma (ya sea en la hospitalización o en casa), hasta saber el tratamiento más adecuado en cada caso y el por qué de él.
Así que, ¡vamos a darle un amplio repaso al manejo del shock para ser las mejores ATVs!
Definición de Shock
Para poder ahondar más sobre el manejo del shock, hay que empezar por el principio. Seguro que en tu primer curso para ser ATV, en las prácticas que hiciste o incluso en tu vida laboral en la clínica u hospital habéis hablado mil veces de shock. ¿Pero qué es exactamente un shock? ¿Cuál es su definición?
Un shock no es una patología ni un diagnóstico, sino que se trata de un síndrome que se deriva de un mal funcionamiento de la producción de energía celular. Puede darse tanto por causas externas o internas. Aparece debido a una mala perfusión de los órganos vitales, por un flujo sanguíneo insuficiente o una mala distribución de este.
¿Por qué pasa esto? Bueno, tenemos que saber que para que las células funcionen correctamente necesitan una cantidad concreta de oxígeno. Cuando esto no se logra, las necesidades metabólicas de los tejidos no se pueden satisfacer, y entonces, los tejidos entran en lo que se denomina hipoxia celular.
El organismo es maravilloso y funciona a la perfección, y cuando se da cuenta de que se encuentra en un estado de hipoxia tisular, activa unos mecanismos compensatorios.
Entre estos mecanismos se encuentran, entre otros, la vasoconstricción y el aumento del gasto cardíaco. Como hemos dicho, lo que el organismo quiere lograr es que llegue el oxígeno suficiente a todos los tejidos.
Pero a veces estos mecanismos compensatorios no son suficientes y el organismo empieza a tener un metabolismo anaeróbico, es decir, comienza el proceso en el que las células producen energía en ausencia de oxígeno.
Cuando esto sucede, la glucosa pasa a convertirse en ácido láctico (sube el lactato), y como consecuencia, tenemos una acidosis metabólica.
Y todo esto hace que nos encontremos con pacientes en estados de shock. Existen diferentes tipos de shock que depende de la causa, pero no nos adelantemos que hablaremos de ello más adelante.
Signos clínicos generales de un shock
¿Y cómo sabemos que un paciente va a entrar o está en shock? Los signos clínicos generales de los que vamos a hablar ahora nos sirven en el trabajo diario como ATVs. Y también para informar a los tutores de nuestros pacientes para que estén atentos si observan alguno de estos signos en casa para que acudan de forma urgente al centro veterinario.
Ten en cuenta que estos signos son muy similares independientemente del tipo de shock ante el cuál nos encontremos (es decir, de la causa primaria del shock). Antes de nombrar estos signos clínicos vamos a entender los 3 tipos de estadíos que podemos observar en el shock:
Según qué signos clínicos tengamos, podemos clasificar el shock en diferentes fases:
-
- Fase de shock compensado
-
- Fase descompensado temprana
-
- Fase descompensada tardía
Entre los signos clínicos más fácilmente observables que nos pueden indicar una posible entrada en estado de shock (shock compensado) tenemos:
-
- Alteraciones en el estado de ánimo
-
- Ansiedad
-
- Mucosas pálidas
-
- Tiempo de relleno capilar aumentado
-
- Respiración agitada
-
- Ritmo cardíaco rápido
Es muy importante que ante estos síntomas actuemos de forma rápida. Si por lo que sea no se puede hacer, el estado de shock avanzará (shock descompensada), y podemos observar:
-
- Respiración lenta
-
- Ritmo cardíaco irregular
-
- Mucosas cianóticas (azules)
-
- Bajada de temperatura corporal
Ten en cuenta que un shock es potencialmente mortal si no se trata a tiempo, así que hay que prestar atención a todos los cambios que observamos en nuestros pacientes.
Tipos de Shock
Cómo hemos visto en el punto anterior, los signos clínicos primarios son comunes en todos los tipos de shock. Así que para poder hacer un diagnóstico adecuado, es necesario que haya un buen historial médico, una buena anamnesis, y que el diagnóstico lo haga el veterinario teniendo todo esto en cuenta.
Shock hipovolémico
El shock hipovolémico es uno de los más comunes y es debido a una reducción del flujo de fluidos del espacio intravascular, dicho de forma simple, falta de sangre en los vasos. Puede deberse a hemorragias internas o externas o deshidratación severa por vómitos, diarreas, quemaduras o poliuria/polidipsia.
Cuando nos encontramos ante una situación de este tipo, ya hemos visto que el organismo actúa de forma autónoma para compensar estos fallos. En este caso, lo que el organismo va a intentar es restituir el volumen del flujo intravascular.
En esta fase de compensación, en primer lugar se produce la vasoconstricción para promover el traspaso de fluidos del espacio intersticial e intracelular al intravascular. También se da un aumento del gasto cardíaco.
De forma simultánea, esta reducción del volumen sanguíneo hace que se acumule más sodio y agua por parte del organismo.
Cuando avanza el estado de shock se pueden ver taquicardias moderadas (para compensar la falta de oxígeno en los tejidos), las mucosas suelen estar más rosadas de lo habitual y se presenta un tiempo de relleno capilar por debajo de un segundo.
Normalmente, los signos clínicos en estas fases suelen ser imperceptibles,quizás podamos observar una depresión del estado mental moderada y las extremidades frías. Pero los signos normalmente solo suelen mostrar la cara de forma clara cuando fallan los mecanismos compensatorios.
En el caso de que siga avanzado, vamos a tener un paciente con hipovolemia severa con una fuerte taquicardia.
Cuando los mecanismos de compensación no son suficientes, el organismo empieza a fallar de forma sistemática. Observamos depresión mental severa, mucosas pálidas, falta de pulso periférico y disminución de la presión arterial, entre los síntomas más graves.
Shock cardiogénico
Este tipo de shock se produce por la incapacidad del corazón de bombear la sangre de forma correcta para que llegue a todos los tejidos. En este caso no existe ausencia de volumen intravascular.
Es decir, un animal puede entrar en shock cardiogénico cuando presenta problemas cardíacos, ya sean diastólicos o sistólicos. Entre los signos clínicos que observamos se encuentran:
-
- Taquicardia
-
- Gasto cardíaco disminuido
-
- Volumen mínimo disminuido
-
- Hipotensión
-
- Incrementos de la presión auricular, de la arteria pulmonar y de la presión de oclusión de esta última
Todos estos signos hacen que se vea disminuida la perfusión tisular y a su vez se aumente la presión venosa pulmonar. Así que a consecuencia de esto, en estos casos muy frecuentemente vemos disnea y edema pulmonar.
Por lo tanto, en los casos de shock cardiogénico tenemos los típicos signos clínicos de shock debido a la vasoconstricción que se produce (mucosas pálidas, extremidades frías, tiempo de relleno capilar elevado, etc), y además una disfunción cardíaca.
Shock distributivo
Este tipo de shock se produce cuando hay una mala distribución del flujo sanguíneo debido a una respuesta inflamatoria del organismo, como en el síndrome de respuesta inflamatoria sistémica (SIRS) o sepsis. Este síndrome se presenta en múltiples casos, entre ellos:
-
- Traumatismos graves
-
- Quemaduras
-
- Golpes de calor
-
- Pancreatitis
-
- Neoplasias
-
- Infecciones causadas por virus, bacterias, hongos, etc
Cuando esta inflamación es debida a un proceso infeccioso, se denomina sepsis. De tal manera, que el síndrome clínico asociado a la sepsis es el shock séptico.
Por lo tanto, un shock distributivo puede ser (o no), un shock séptico, dependiendo del proceso que lo origina. Un shock séptico siempre es un shock distributivo, pero no al revés.
Si hablamos del shock séptico, este conlleva pérdida del tono vascular, incremento de la permeabilidad vascular, alteraciones en la microcirculación e hipotensión.
El proceso (progresión, respuesta) del shock séptico va ligado al proceso inflamatorio, y se divide en:
-
- Fase hiperdinámica: No hay signos clínicos de shock, solamente del proceso inflamatorio sistémico. Entre los signos se encuentran, entre otras, la taquicardia, taquipnea, temperatura corporal elevada y aumento de sangre en mucosas.
-
- Fase descompensada temprana: Cuando la respuesta inflamatoria progresa, los procesos compensatorios no son suficientes. El paciente empieza a mostrar signos de shock como taquicardia, palidez de mucosas (a veces ictericia), aumento del tiempo de relleno capilar, hipotermia y depresión del estado mental.
-
- Fase descompensada tardía: También se llama fase hiperdinámica. Esta es una fase crítica en la que el paciente presenta estupor o coma, hipotermia severa, ausencia o prolongación excesiva del tiempo de relleno capilar, pulso inapreciable y mucosas pálidas.
Shock metabólico
Un shock metabólico es aquel que aunque el paciente muestre una correcta perfusión de los tejidos, en las células existen problemas metabólicos que alteran su producción energética.
¿Y qué puede causar estos fallos intracelulares? Pues por ejemplo, un shock séptico puede causar un shock metabólico, ya que puede interferir en los procesos intracelulares.
Pero no es la única causa. Los motivos por los que los procesos intracelulares pueden resultar comprometidos y derivar en un shock metabólico son: la intoxicación por cianuro, un golpe de calor o la hipoglucemia.
Shock hipoxémico
Este tipo se presenta cuando existe una correcta perfusión de los tejidos, pero el oxígeno que llega a ellos a través de la sangre no es suficiente. ¿Y esto por qué puede suceder?
Pues puede, por un lado, por hipoxemia. Cuando la saturación de la hemoglobina en sangre está disminuida, o existe una baja presión de oxígeno en sangre debido a un fallo pulmonar puede aparecer hipoxia, y conllevar a un shock hipoxémico. También la anemia puede dar como resultado este tipo de shock.
Otros procesos que pueden derivar en este shock son la oxidación de la hemoglobina o una intoxicación por dióxido de carbono.
Diagnóstico
Cuando llega un paciente al centro veterinario con posibles signos de shock, o incluso en el primer triage telefónico, el primer paso es hacer una buena anamnesis y conocer, dentro de lo posible, la historia clínica del paciente.
Y aunque como ATVs sabemos que el diagnóstico corresponde al veterinario, el primer contacto siempre (o la mayoría de veces) lo hacemos las auxiliares. Así que es muy importante que sepamos diferenciar los signos de shock y entendamos los procesos que se siguen a la hora de dar con un diagnóstico.
Por lo que después del triage, y en muchas ocasiones también lo hacemos las ATVs, debemos hacer una correcta medición de los signos vitales. Estos incluyen el estado mental, el color de las mucosas, el tiempo de relleno capilar, el pulso, la presión arterial, la frecuencia cardíaca, la frecuencia respiratoria y la temperatura (al poder ser comparando la temperatura periférica con la temperatura central).
Una vez realizados estos pasos, vamos con las pruebas de laboratorio. Las pruebas básicas consisten en:
-
- Hemograma
-
- Bioquímica completa
-
- Perfil de coagulación
-
- Urianálisis
-
- Medición de los niveles de lactato
-
- Analíticas de gases arteriales
En ocasiones, las pruebas de diagnóstico por imagen (RX, ecografía) nos vienen muy bien para observar qué órganos pueden estar dañados. Estas sólo las haremos una vez que el paciente esté estabilizado.
La interpretación correcta y rápida de estas pruebas por parte del veterinario llevará a clasificar el tipo de shock, el grado de compromiso del organismo, y el tratamiento adecuado para estabilizar al paciente lo antes posible.
Tratamiento del Shock Hipovolémico
Ya hemos comentado que el shock hipovolémico es uno de los más frecuentes en la práctica diaria, y que es debido a una disminución del fluido intravascular. Por ello, el principal objetivo de la estabilización de un paciente de este tipo es la de restablecer la volemia y la perfusión de los tejidos.
Y para ello, la fluidoterapia es la base del tratamiento. Es importante actuar lo más rápido posible para que el tratamiento sea exitoso.
¡Ojo! La fluidoterapia es la base del tratamiento de todos los shock, a excepción del shock cardiogénico.
Así que, para llevar a cabo este tratamiento, lo primero que hacemos es colocar una vía intravenosa (que también nos servirá para ir extrayendo muestras sanguíneas y llevar a cabo una monitorización y administrar los fármacos necesarios). En casos de imposibilidad de hacerlo por diferentes motivos, o en pacientes muy pequeños, es posible poner una vía intramedular.
Fluidoterapia a administrar para pacientes en shock hipovolémico
El objetivo de la fluidoterapia en este caso es aumentar la volemia. Para ello se pueden utilizar cristaloides isotónicos, cristaloides hipertónicos o coloides.
La elección del fluido en cada caso depende del paciente (no hay que olvidar que la fluidoterapia debe ser individualizada), del grado de deshidratación, de si hay pérdida de sangre por hemorragias, lesiones cerebrales o lesiones pulmonares.
Cada fluido elegido requiere una dosis y administración distinta, y es lo que se muestra a continuación:
Cristaloides isotónicos
Las opciones más habituales de cristaloides isotónicos de reemplazo suelen ser el Ringer Lactato y la solución salina fisiológica. Se consideran la base del tratamiento del shock hipovolémico.
-
- Dosis total de shock en perros: 90 ml/kg
-
- Dosis total de shock en gatos: 55 ml/kg
Para la administración de bolos:
-
- Perros: 20 – 30 ml/kg en 10 – 15 mins
-
- Gatos: 10 – 15 ml/kg en 10 – 15 mins
Como ya hemos dicho, el uso de cada fluido y su velocidad de administración depende de cada paciente. Pero en general podemos iniciar a una velocidad de 45 ml/kg/h en perros y en 35 ml/kg/h en gatos.
Cristaloides hipertónicos
En este tipo de fluidos, para tratar los casos de shock hipovolémico lo más habitual es utilizar el cloruro de sodio (NaCl) al 7,5%. No son los fluidos más habituales y normalmente su uso se da en terapias urgentes de hipovolemia severa, y cuando los pacientes presentan traumatismos intracraneales y/o aumento de la presión intracraneal.
Las dosis totales a administrar son:
-
- Perros: 4 -6 ml/kg cada 5 -10 mins
-
- Gatos: 3 – 4 ml/kg cada 5 – 10 mins
Coloides sintéticos
Estos fluidos, comparados con los cristaloides, expanden en mayor proporción el espacio intravascular y se mantienen durante más tiempo. Se suelen utilizar los almidones de hidroxietil. En la clínica seguramente los conocemos como Isohes y Hemoes.
Es importante tener estos coloides en cuenta en casos de pacientes que con shock hipovolémico presentan hipoproteinemia (proteínas totales menores a 3,5 g/dl).
Las dosis totales a administrar en casos de shock hipovolémico son:
-
- Perros: 10 – 20 ml/kg/día
-
- Gatos: 10 – 15 ml/kg/día
Con los hidroxietilalmidones es posible la administración de bolos (descubre que son los bolos en veterinaria) En este caso las indicaciones son:
-
- Perros: 5 ml/kg en 10 – 15 mins
-
- Gatos: 2,5 ml/kg en 10 – 15 mins
Mucho cuidado con esto, ya que este tipo de fluidos atraen los líquidos desde el espacio intersticial e intracelular al intravascular. Por lo que para evitar deshidrataciones, después de la administración de coloides sintéticos hay que rehidratar con cristaloides (isotónicos).
También es posible el uso de los coloides sintéticos junto con cristaloides hipertónicos.
Sangre entera, concentrado de eritrocitos o plasma
Cuando un paciente ha perdido mucha sangre debido a hemorragias y/o tiene un hematocrito por debajo del 20%, las transfusiones de sangre o de hemoderivados son de gran utilidad.
De forma general, las dosis y velocidad de estos hemoderivados son:
-
- Sangre entera: 20 – 25 ml/kg/h
-
- Concentrado de eritrocitos o plasma (fresco o congelado): 10 – 20 ml/kg/h
Es recomendable administrar este tipo de fluidos de forma lenta para controlar la transfusión de forma segura. Hacerlo en 2 – 3 horas nos da ese margen de tiempo para estar monitorizando cualquier alteración que pueda suceder.
Monitorización del paciente con shock hipovolémico
Cuando se ha diagnosticado un shock y se está aplicando fluidoterapia como tratamiento, es necesario hacer una monitorización de su estado de forma continua. Hay que evaluar las constantes vitales de forma sistemática, sobre todo después de cada bolo de fluidos. Estás constantes deben ir poco a poco acercándose a los valores normales de la especie.
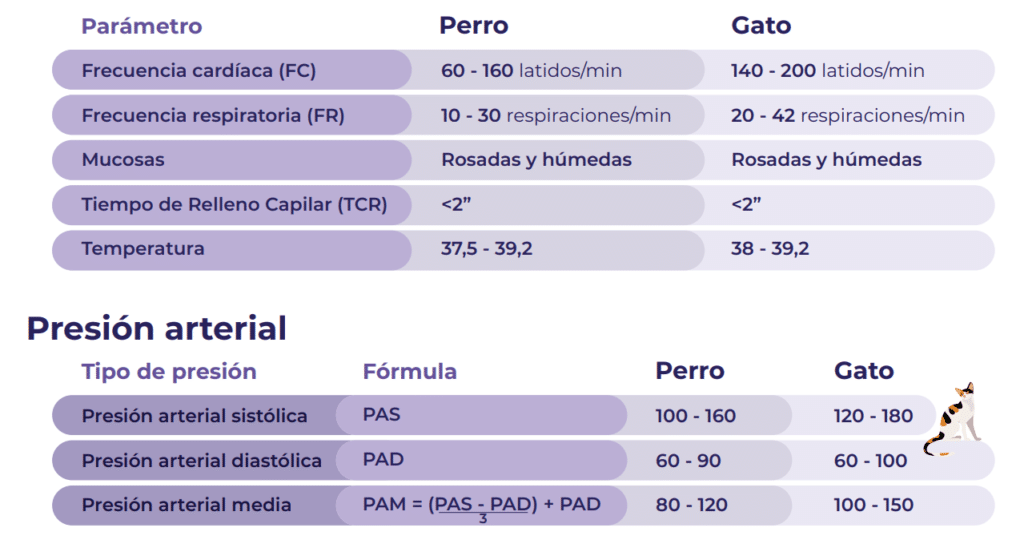
La medición continua del lactato es una prueba simple que nos da información importante acerca de la evolución del paciente y el seguimiento de la fluidoterapia. Esta medición continua nos da una gran información acerca del pronóstico del paciente.
Un paciente sano suele tener los valores del lactato por debajo de 2,5 mmol/l. Los pacientes hipovolémicos tienen el lactato más alto, y cuando se encuentran a pacientes con valores superiores a 10 mmol/l, incluso después de la fluidoterapia, el pronóstico no suele ser favorable.
Algo adicional (y recomendable) que se puede hacer es recurrir a la oxigenoterapia. Hay muchas opciones para administrar oxígeno (máscara de oxígeno, oxigenación directa, sonda, con un collar isabelino, etc).
Cualquiera de estas fórmulas, dependiendo de la que mejor acepte el paciente, va a ayudar al paciente a mejorar su oxigenación y será favorable de cara a su recuperación.
¿Te gustaría saber más acerca del manejo de paciente en shock?
Cuando trabajamos como ATVs, es importante reconocer y saber manejar las urgencias y patologías más comunes y/o graves. Y esto no solamente es importante cuando trabajas en el hospital, en la clínica diaria también se ven muchos casos de shock, por ejemplo.
Saber cómo manejar un shock nos va a ayudar mucho en hospitalización, ¿pero no te gustaría ser experta en hospitalización y saber todo acerca de los pacientes que tratamos? ¡Súmate al programa de hospitalización y serás una ATV experta en hospi! ¡Aquí os dejamos 6 clases gratuitas de muestra para que veáis cómo es el programa!
Bibliografía
-
- Small animal emergency care, quick reference guide – Carlos Torrente Artero
-
- Medicina de urgencia en pequeños animales – Tomo 1 – Torrente & Bosch
-
- Manual completo de la enfermería veterinaria – Victoria Aspinall
¿Quieres ser la ATV más crack en hospitalización?
Apúntate a las clases 100% gratis